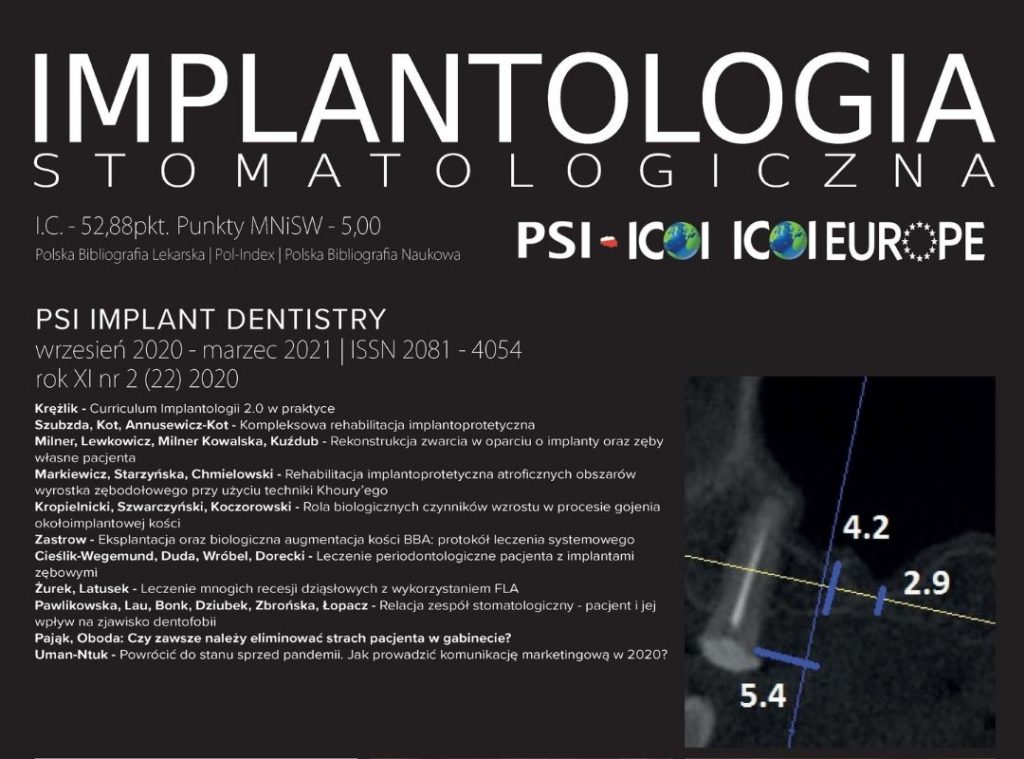
Zapraszam do lektury tekstu, w którym (wraz z Katarzyną Latusek) opisuję przypadek kliniczny Pacjentki z mnogimi recesjami dziąsłowymi w rejonie zębów szczęki 15–25. Przedstawiono tu metodę leczenia za pomocą zmodyfikowanej techniki tunelowej z użyciem materiału FLA. (Fascia Lata Allograft).
Współcześnie coraz więcej uwagi zwraca się na estetykę. Piękny uśmiech jest ważnym czynnikiem wpływającym na postrzeganie atrakcyjności. Znaczna liczba pacjentów zgłasza się do gabinetu stomatologicznego nie z powodu bólu, ale z chęcią zmiany wyglądu swojego uśmiechu. Tkanki miękkie są integralną częścią składową wpływającą na odbiór harmonii twarzy i okolicy ust. Idealne zęby są czynnikiem niewystarczającym, aby zrównoważyć zaburzenia estetyki dziąsła i odwrotnie. Dlatego w osiągnięciu sukcesu bardzo często wymagana jest współpraca interdyscyplinarna między lekarzem ortodontą a periodontologiem. Przy zabiegach z zakresu plastycznej chirurgii periodontologicznej i implantologicznej niezbędne jest podejście mikrochirurgiczne. Dzięki minimalnie inwazyjnym strategiom leczniczym uzyskujemy coraz lepsze rezultaty. Jednym z zabiegów z zakresu estetycznej chirurgii periodontologicznej jest pokrywanie recesji dziąsłowych. Recesje dziąsłowe definiujemy jako „pojedyncze lub mnogie obnażone powierzchnie korzeni zębów spowodowane dowierzchołkową wędrówką brzegu dziąsłowego”. [1] Wskazania do zabiegu pokrycia recesji dziąsłowych to niezadowalająca estetyka, nadwrażliwość, utrudnione procedury higieniczne – zapobieganie gingivitis i próchnicy korzenia. Za powstawanie recesji dziąsłowych odpowiedzialnych jest wiele czynników. Do najczęstszych z nich zaliczamy: uraz mechaniczny wynikający z nieprawidłowej techniki szczotkowania, nitkowania, piercing, leczenie ortodontyczne, protetyczne, zaawansowaną chorobę przyzębia. Inne przyczyny wynikają z akumulacji płytki bakteryjnej lub infekcji wirusowej. Do czynników predysponujących powstawania recesji należy: nieprawidłowe ustawienie zębów, cienki biotyp dziąsła, nieprawidłowe przyczepy mięśni i wędzidełek, czynniki jatrogenne, dehiscencje kostne. [2,3]
Najnowsza klasyfikacja recesji zaproponowana przez Cairo i wsp. opiera się na trzech typach recesji dziąsłowych. Zgodnie z tą klasyfikacją pierwszy typ obejmuje recesje bez utraty przyczepu łącznotkankowego w przestrzeni międzyzębowej, typ 2 jest związany utratą przyczepu w okolicy interproksymalnej, która jest równa lub mniejsza od recesji po stronie policzkowej. W 3 typie występuje większa utrata tkanki w przestrzeni międzyzębowej w porównaniu do powierzchni policzkowej.
Niejako uzupełniając klasyfikację Cairo dotyczącą tkanek miękkich Pini Prato i wsp. przedstawili system klasyfikacji defektów twardych tkanek zęba w rejonie recesji. Opiera się on na wizualnej ocenie obecności (A) lub braku (B) CEJ oraz obecności (+) lub braku (-) schodka powstałego na skutek abrazji powierzchni zęba w rejonie recesji. Ostatnie dane podają, że nawet przy prawidłowej higienie recesje ulegają progresji. [4]
Istotne jest kompleksowe podejście do leczenia recesji dziąsłowych. Obejmuje ono eliminację czynników recesjogennych m.in poprzez zmianę nawyków higienicznych, zabieg chirurgiczny oraz utrzymanie efektów leczniczych dzięki wizytom kontrolnym w fazie podtrzymującej. Cele leczenia recesji to: umożliwienie optymalnej kontroli płytki, pełne pokrycia korzenia, brak pogłębionych kieszonek przyzębnych, regeneracja przyzębia, brak krwawienia (BoP), optymalny kolor tkanek, unikanie blizn pozabiegowych. [2]
Pokrywanie recesji możemy podzielić ze względu na technikę zabiegową lub użyty materiał. Do pierwszej grupy należą metody dokoronowego lub bocznego przesunięcia płata oraz technika tunelowa. Najbardziej estetyczną metodą jest metoda tunelowa, ponieważ brak w niej cięć pionowych, występują jedynie cięcia rowkowe. Modyfikacją techniki tunelowej jest tzw. „metoda dziurki od klucza”, która polega na wykonaniu płata śluzówkowego i niewielkich cięć pionowych w celu wprowadzenia przeszczepu. [5]
Materiały wykorzystywane przy pokrywaniu recesji dziąsłowych to przeszczepy autogenne (FGG, CTG), allogenne, ksenogenne i inne używane w procedurach sterowanej regeneracji tkanek (GTR). Poszukiwane są nowe, alternatywne metody wykorzystania substytutów przeszczepów tkanki łącznej z podniebienia. Należą do nich matryce kolagenowe 3D pochodzenia ludzkiego (AlloDerm Regenerative Tissue Matrix Biohorizons®) i wieprzowego (Mucoderm® Botiss Biomaterials, MucoMatrixX© Dentegris, Geistlich Mucograft®,). [6]
FLA (Fascia Lata Allograft)
W przedstawionym opisie przypadku został zastosowany materiał allogenny pozyskany z powięzi szerokiej uda FLA (Fascia Lata Allograft). Materiał powstał w Banku Tkanek w Katowicach. Patent został zgłoszony w 2013 r. a uzyskany w 2019 r. Dzięki przechowywaniu materiału w środowisku uwodnionym zapewniona jest odpowiednia wilgotność, która dodatkowo stanowi ułatwienie procedury zabiegowej. Nie ma konieczności jej dodatkowego uwodnienia. Matryca jest zbudowana z tkanki łącznej zbitej, którą tworzą pęczki włókien kolagenowych typu I i III otoczone niewielką ilością tkanki łącznej luźnej z włóknami elastynowymi. FLA jest strukturą słabo unaczynioną i unerwioną, o niewielkiej immunogenności. W celu zachowania właściwości biologicznych i fizykochemicznych tj. wysokiej odporność na rozerwanie, allograft jest sterylizowany radiacyjnie promieniowaniem gamma o dawce 35 KGy. Materiał jest przechowywany i transportowany w temperaturze pokojowej. [7]
Przeprowadzone badania w warunkach in vitro z udziałem FLA, wykazały duży potencjał proliferacyjny fibroblastów dziąsłowych wcześniej pobranych od pacjenta i umieszczonych na FLA. [8] Kolejne badania kliniczne ex vivo również udowodniły inkorporację i całkowitą przebudowę wszczepionej FLA w tkankę łączną dziąsłową w okresie 12 miesięcy. Badania wykazały, że średni procent pokrycia korzenia (ARC) recesji dziąsłowych wg klasy I i II wg Millera w przypadku przeszczepu allogennej tkanki w postaci FLA, daje podobne wyniki jak użycie autogennej tkanki łącznej pobranej z podniebienia twardego. Parametr ten nie wykazał istotnych różnic statystycznych w przypadku pokrycia mnogich recesji dziąsłowych. [9]
Opis przypadku
Celem pracy jest opis przypadku klinicznego pacjentki z mnogimi recesjami dziąsłowymi w rejonie zębów szczęki 15–25. Przedstawiono metodę leczenia za pomocą zmodyfikowanej techniki tunelowej z użyciem materiału FLA. (Fascia Lata Allograft).
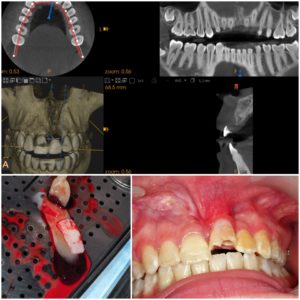
Do gabinetu dentystycznego zgłosiła się 26- letnia pacjentka z powodu niezadowalającej estetyki i nadwrażliwości w okolicy zębów bocznych górnego łuku zębowego. Pacjentka została skierowana przez lekarza ortodontę przed rozpoczęciem leczenia. Przeszkodą były mnogie recesje dziąsłowe w obrębie zębów szczęki (ryc.1). Wywiad podmiotowy i przedmiotowy został zebrany w formie ustnej i pisemnej. Pacjentka była ogólnie zdrowa, bez nałogów. W badaniu wewnątrzustnym stwierdzono mnogie recesje dziąsłowe w obrębie górnego łuku zębowego. Zmierzono wartości wskaźników API (approximal plaque index) oraz BoP (Bleeding on Probing), które mieściły się w normie umożliwiającej przeprowadzenie zabiegu chirurgicznego. Plan leczenia obejmował zabieg chirurgiczny polegający na pokryciu recesji dziąsłowych jednoczasowo zmodyfikowaną techniką tunelową (MCAT). Podjęto decyzję o użyciu materiału allogennego FLA ze względu na niewystarczającą ilości i jakość tkanki łącznej podniebienia. Omówiono ustnie przebieg zabiegu i możliwe powikłania, uzyskując zgodę ustną i pisemną pacjentki. Przygotowanie do zabiegu obejmowało profesjonalny instruktaż higieny oraz fazę niechirurgiczną obejmującą scaling z wygładzeniem powierzchni korzenia (scaling and root planing SRP).
Opis procedury zabiegowej
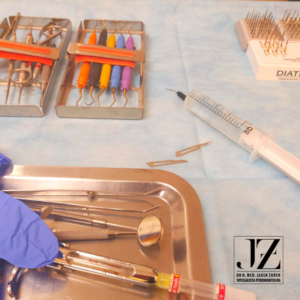
Zabieg przeprowadzono w znieczuleniu miejscowym 4% artykainą. W pierwszym etapie przygotowano odsłoniętą powierzchnię korzenia poprzez oczyszczenie przy użyciu kiret i narzędzi rotacyjnych. Opracowanie korzenia nastąpiło przed wykonaniem cięć chirurgicznych, tak, aby nie doszło do uszkodzenia przyczepu łącznotkankowego. (ryc.2) Następnie z dostępu przez cięcie rowkowe przy użyciu ostrza mikrochirurgicznego wypreparowano płat rozszczepiony. (ryc.3) Po przekroczeniu granicy śluzówkowo-dziąsłowej uzyskano mobilizację płata umożliwiającą dokoronowe przesunięcie bez napięcia. Przy użyciu narzędzi do tunnelingu wypreparowano tunel nadokostnowy, który w wymiarze pionowym przekracza MGJ (mucogingival junction), a poziomo obejmuje brodawkę międzyzębową ostatniego zęba sąsiadującego z recesją. Sprawdzono drożność wytworzonego tunelu zapewniającą prawidłowe wprowadzenie i ulokowanie przeszczepu. (ryc.4) Po przygotowaniu miejsca biorczego w kolejnym etapie wprowadzono allogenny materiał FLA (ryc.5, 6, 7). W celu umocowania przeszczepu założono szwy stabilizujące i podwieszające, aby uzyskać dokoronowe przesunięcia płata. (ryc.8) Pacjentkę poinstruowano o zaleceniach pozabiegowych: delikatne płukanie jamy ustnej roztworem chlorheksydyny zamiast szczotkowania przez 21 dni, następnie używanie ultra miękkiej szczoteczki pozabiegowej, dieta półpłynna. Zalecono leki o działaniu przeciwbólowym i przeciwzapalnym ibuprofenum trzy razy dziennie oraz antybiotykoterapię Augmentin 625 mg przez pierwsze 7 dni po zabiegu. Po 14 dniach na wizycie kontrolnej stwierdzono prawidłowe gojenie, usunięto szwy. (ryc.9) Po 4 tygodniach wykonano wstępną higienizację, którą powtórzono po 8 tygodniach. Następna kontrola odbyła się po 6 miesiącach po zabiegu. Efekt zabiegu po 6 miesiącach był zadowalający. (ryc.10,11)

Dyskusja
Leczenie recesji dziąsłowych w większości przypadków wymaga zastosowania wolnych przeszczepów tkanki łącznej. Ich wykorzystanie daje największe prawdopodobieństwo całkowitego pokrycia korzenia w porównaniu z innymi technikami zabiegowymi [10]. Przeszczep autogennej tkanki łącznej pobieranej z błony śluzowej podniebienia jest uznawany za „złoty standard postępowania” przy pokrywaniu recesji dziąsłowych. Efekty terapeutyczne są najbardziej przewidywalne i niosą za sobą znaczne korzyści. Autorzy na podstawie przeglądu piśmiennictwa (Medline) ocenili w 5-letnim okresie istotnie statystycznie wyższe odsetki complete Root coverage (CRC) i średniego pokrycia w procedurach z wykorzystaniem tkanki łącznej z przesunięciem płatów niż w zabiegach bez użycia CTG, a także porównując do Acellular Dental Matrix (ADM), PRF i błon resorbowalnych. [11]
Pomimo licznych zalet przeszczepu autogennej tkanki łącznej procedura wiąże się z pewnymi ograniczeniami. Pobranie przeszczepu tkanki łącznej o odpowiedniej wielkości, stałej grubości pooperacyjnej w miejscu dawczym bez niszczenia zebranego przeszczepu stanowi wyzwanie nawet dla doświadczonego klinicysty. Trudności wynikają z budowy anatomicznej podniebienia oraz grubości błony śluzowej. [12] Wymagane jest wytworzenie dwóch miejsc operacyjnych: miejsca biorczego i dawczego. Ponadto, zakres obszaru, z którego można pobrać przeszczep jest ograniczony przez fałdy podniebienne, podniebienne części przyczepów klinicznych oraz pęczek naczyniowo-nerwowy. Miejsce biorcze obejmuje obszar pomiędzy kłem, a drugim zębem trzonowym. Co więcej, w rejonie trzonowców występują czasem wyrośla kostne (egzostozy), które ograniczają długość i grubość pobieranej tkanki. [13] Przy planowaniu zabiegu istotną kwestią jest ustalenie zasięgu miejsca operowanego (miejsce dawcze) w zależności od potencjalnej wielkości przeszczepu możliwego do pobrania (miejsce biorcze). Niejednokrotnie, w przypadku mnogich recesji nie jest możliwe wykonanie zabiegu jednoczasowo. Kolejne ograniczenia wynikają z określonej budowy histologicznej błony śluzowej podniebienia i zmienności osobniczej. Minimalna grubość błony śluzowej podniebienia powinna wynosić 3 mm, aby pobrać odpowiedni przeszczep podnabłonkowej tkanki łącznej. [14] Kliniczne zarządzanie wieloma sąsiadującymi recesjami stanowi wyjątkowe wyzwanie, które wynika z wielu ograniczeń wielkości, kształtu i jednorodnej grubości autologicznych przeszczepów tkanki łącznej, które można pobrać z podniebienia. [15]
W przedstawionym opisie przypadku zaprezentowano możliwość pokrycia mnogich recesji w trakcie jednego zabiegu. Uzyskano zadowalające efekty pod względem klinicznym i estetycznym. Podczas wizyt kontrolnych po zakończeniu procesu gojenia w badaniu stwierdzono prawidłowy przebieg granicy MGJ (mucogingival junction), optymalną głębokość przedsionka, powiększenie grubości i szerokości dziąsła skeratynizowanego.
Efekt wizualny był zadowalający dla pacjentki, uzyskano równowagę estetyki biało-czerwonej. Pacjentka pozostaje pod kontrolą periodontologiczną w celu utrzymania długotrwałych efektów leczniczych dzięki profesjonalnej i domowej kontroli płytki nazębnej.
Piśmiennictwo
[1] ALBANDAR J. M., KINGMAN, A. Gingival recession, gingival bleeding, and dental calculus in adults 30 years of age and older in the United States, 1988- 1994. J Periodontol;70(1): 30-43,1999.
[2] dostęp : 4.05.2020 r. https://www.youtube.com/resultssearch_query=%23PerioSessions
[3] ZUCCHELLI G.; Estetyczna chirurgia śluzówkowo-dziąsłowa, wyd.1, Warszawa 2018,
[4] CAIRO F. Periodontal plastic surgery of gingival recessions at single and multiple teeth.Periodontol 2000; 75(1): 296-316, 2017.
[5] CHAO J.C.; A novel approach to root coverage: the pinhole surgical technique.Int J Periodontics Restorative Dent; 32.(5)
[6] KASAJ A., Gingival recession coverage: Do we still need autogenous grafts?.Quintessence Int; 47(9), 2016.
[7] ŻUREK J., DOMINIAK M., TOMASZEK K., i wsp. Multiple gingival recession coverage with an allogeneic biostatic fascia lata graft using the tunnel technique—A histological assessment. Ann Anat; 204: 63-70, 2016.
[8] ŻUREK J., DOMINIAK M., BOTZENHARTD U., i wsp. The use of a biostatic fascia lata thigh allograft as a scaffold for autologous human culture of fibroblasts – An in vitro study. Ann Anat;199: 104-108, 2015
[9] BEDNARZ W., ŻUREK J., GEDRANGE T., i wsp. A preliminary clinical comparison of the use of fascia lata allograft and autogenous connective tissue graft in multiple gingival recession coverage based on the tunnel technique.Adv Clin Exp Med; 25(3), 587-598, 2016.
[10] PETRUSKA M., PIETRUSKI J. Periodontologiczno-implantologiczna chirurgia plastyczna Czelej, wyd.2, Lublin 2014.
[11] HOFMÄNNER P., ALESSANDRI R., LAUGISCH O. i wsp. Predictability of surgical techniques used for coverage of multiple adjacent gingival recessions—A systematic review. Quintessence Int. Journal of Practical Dentistry-English Edition; 545.2012.
[12] MCLEOD D.E., REYES E., BRANCH-MAYS G.,. Treatment of multiple areas of gingival recession using a simple harvesting technique for autogenous connective tissue graft.J. Periodontol; 80 (10) : 1680-1687, 2009
[13] SOILEAU K.M., BRANNON R.B., A histologic evaluation of various stages of palatal healing following subepithelial connective tissue grafting procedures: a comparison of eight cases. J. Periodontol;77 (7): 1267-1273, 2006
[14] HARISS, RANDALL .J., Histologic Evaluation of Connective Tissue Grafts in Humans. Int. J. Periodontics Restorative Dent; 23, 575 – 583 ,2003.
[15] TONETTI M.S., CORTELLINI P., PELLEGRINI G., et al. Xenogenic collagen matrix or autologous connective tissue graft as adjunct to coronally advanced flaps for coverage of multiple adjacent gingival recession: Randomized trial assessing non-inferiority in root coverage and superiority in oral health-related quality of life. J. Clin. Periodontol;45(1), 78-88,2018.
Jacek Żurek, Katarzyna Latusek, Leczenie mnogich recesji dziąsłowych z wykorzystaniem materiału allegennego FLA (Fascia Lata Allograft) – opis przypadku (w:) Implantologia Stomatologiczna, nr 2 (22) 2020.
Tekst możecie Państwo także znaleźć pod adresem: https://implantologiastomatologiczna.pl/
Zapraszam,
Jacek Żurek